跟時間賽跑!腦中風不可不知的大小事

娛樂圈失去金鐘影帝吳朋奉,讓眾多影迷悲慟不已,但也提醒我們「腦中風」這位隱形殺手有多麼殘酷,世界各地的名人,包括美國總統羅斯福、英業達集團副董事長溫世仁、亞洲鐵人楊傳廣都是被腦中風打敗。腦中風發生得猝不及防,嚴重者可能走向不可挽回的命運,而即使幸運存活,患者也必須面對復發的高風險和可能引發的失智、失能。腦中風,不僅是對患者造成傷害,對家庭及社會也帶來沉重的負擔,所以在這種時刻,我們應該更加關注腦中風的防治,了解其症狀、自我檢測方法、治療方式及預防策略,共同努力降低隱藏在我們身邊的威脅。
目錄:
一、 什麼是腦中風?中風原因
腦中風,也稱之為中風,大多數的腦中風都是突然發生,沒有任何預兆,主要是因為大腦某一區的血管堵塞或是破裂,無法供應大腦氧氣而發生,影響大腦該區所支配的功能,像是肢體、語言或是意識障礙,嚴重者則會有致命的危險。 腦中風是造成全球人口死亡與失能的主要原因,根據111年衛生福利部統計,腦中風是國人十大死因的第5名,每年奪走1.2萬人性命,平均每42分鐘就有1人死於腦中風。
一般腦中風分成
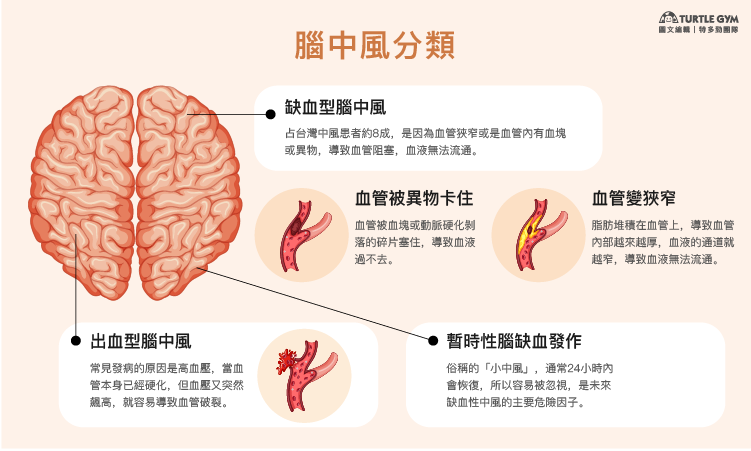
-
缺血型腦中風:是最常見的種類,占台灣中風患者約8成,是因為血管狹窄或是血管內有血塊或異物,導致血管阻塞,血液無法流通。
造成血管阻塞的原因有2種:
(1) 血管狹窄:長期吃高油、高糖、高熱量食物又缺乏運動或者是本身有高血壓、高血脂等慢性疾病,血液中的脂肪濃度容易過高,進而讓脂肪堆積在血管,導致血管變厚變硬變狹窄,血液不容易通過,變成腦血栓。
(2) 血管被異物卡住:堆積在血管的脂肪隨著時間會跟身體要代謝的廢物結合,形成堅硬的塊狀物質,當塊狀破裂變成小塊狀隨著血液流動,最終會堵住比較小的血管變成腦栓塞。 -
出血型腦中風:因為血管破掉讓血液流入腦內,有顱內出血及蜘蛛膜下出血2種,最常見發病的原因是高血壓,當血管本身已經硬化,但血壓又突然飆高,就容易導致血管破裂。
-
暫時性腦缺血發作:俗稱的「小中風」,通常24小時內會恢復且沒有任何後遺症,所以容易被忽視,有此現象發生的話更不該大意,這是未來缺血性中風的主要危險因子。
二、 中風症狀&前兆
許多中風患者在發作前身體已出現前兆,只是因為症狀持續時間太短而忽略。將症狀分為5大類:
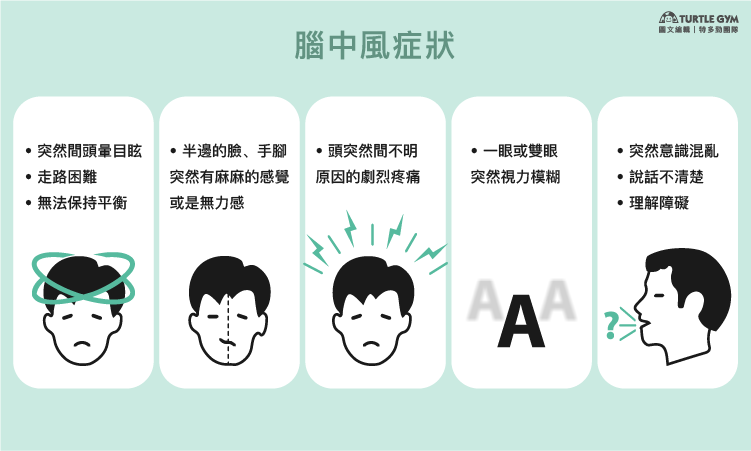
- 突然間感到頭昏暈眩、頭重腳輕的感覺,例如:覺得周遭環境或身體在旋轉,甚至走路會不穩,無法保持身體平衡。
- 單邊的臉、手或腳突然無力或有麻木的感覺,無法靈活動作,像是手突然使不上力,無法輕易高舉過頭、腳突然無力軟腳,走路容易跌倒、或是嘴角歪斜。
- 一眼或雙眼的視力突然下降,看物體時會模糊不清或出現重影,或者是眼前像關窗廉一樣,從上到下變黑,而且只發生在單隻眼睛,另一眼的視力完全正常,短暫發生後會立即恢復正常,例如:黑矇症(Amaurosis fugax)。
- 頭突然間不明原因的劇烈疼痛,像被重擊般疼痛,通常會伴隨著肩頸僵硬疼痛及噁心想吐。
- 突然意識混亂、無法清楚流利的表達自己的想法、講話會結巴,發音模糊口齒不清,或是聽不懂別人在說什麼。
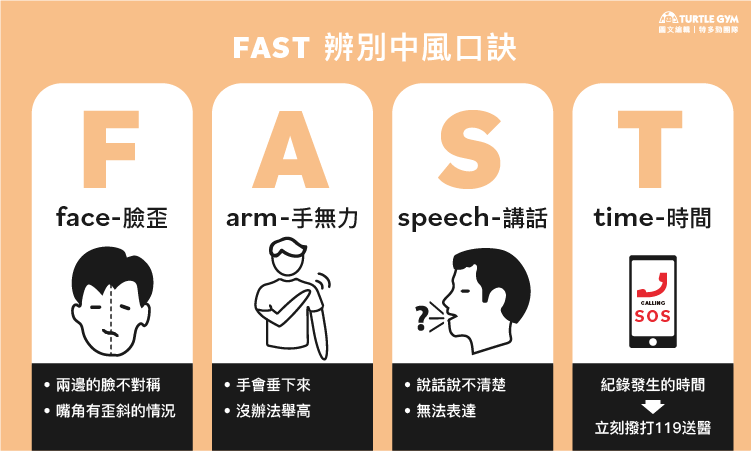
中風發作前兆不明顯且短暫,容易被忽略,但忽略後可能會錯過黃金治療期,導致嚴重後遺症或不可逆轉的傷害。為了提高對腦中風的警覺請牢記中風口訣:臨危不亂FAST,協助身旁的人及早發現及早治療,增加復原的機會。
辨識中風口訣:臨危不亂FAST
FACE(臉歪):微笑時兩邊的臉不對稱或是嘴角有歪斜的情況。
ARM(手無力):舉手時有一邊的手會垂下來或是沒辦法舉高。
SPEECH(講話):說話不清楚或是無法表達,可以請患者重複說一句簡單的話,觀察是否模糊不清或斷斷續續的。
TIME(時間):紀錄發生的時間,立刻撥打119送醫。
簡單記憶的話,就是「微笑、舉手、說你好」,若有其中一項動作無法做到,請務必盡快撥打119並記錄發生的時間,把握搶救的黃金3小時!
三、 如何判斷是否為腦中風高危險族群?
9成腦中風都跟危險因子有關,因此世界中風組織呼籲大家重視危險因子的預防,如果屬於高危險族群,建議盡快尋求專業醫師的幫助外,也要做好慢性的自我管理及培養良好生活習慣,降低中風風險。
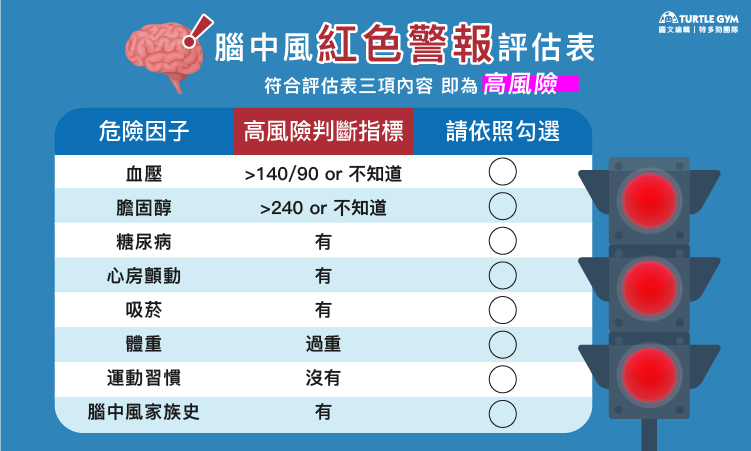
- 「腦中風紅色警報」評估表 由國民健康署、社團法人台灣腦中風學會及台灣腦中風病友協會,參考美國各國中風協會的中風風險量表制定的評估表,如果符合其中3項,就屬於高危險族群。
- AI人工智慧技術篩檢腦中風高危險族群 隨著醫療科技的進步,可以運用AI技術快速篩檢與中風有直接關係的兩大病症:心房顫動、頸動脈狹窄病變。
(1)心房顫動:心房顫動的病人大多不知道自己患有,只是偶爾會感到心跳不順、心悸或虛弱,但要注意心房顫動的病人,中風的機率比常人高出5倍,而且致命率更高。這類族群可以使用AI技術的心電圖監測貼片、智慧健康手環或血壓心律監測儀方便快速且無痛篩檢,再經由傳統心電圖及專科醫師判斷,接受心律不整管理治療和藥物治療,尤其是口服抗凝血藥,便可大幅減少中風機率。
(2)頸動脈狹窄病變:據統計有2成中風患者是頸動脈狹窄病變引起,通常頸動脈狹窄病變患者無法靠自己發覺,所以可以運用小型攜帶式超音波、頸部攝影檢測頸動脈狹窄程度,快速篩出高風險患者,然後用傳統正規的檢查進行確診,由專科醫師給予抗血小板藥物,較嚴重者可進行手術,放置頸動脈支架或施行頸動脈內膜切除術,大幅減少中風機率。
目前對於中風已經有好的預防篩檢方法,也有確實有效的治療處置,將中風預防防線往前推動,早期管理及治療,降低中風機率及致殘程度,減少個人病痛,減輕家庭、社會負擔。
四、 腦中風治療
中風是否能痊癒依患者狀況而異,一般來說是可能痊癒的,重要的是在發現中風症狀後迅速就醫治療,因為越早接受治療對中風痊癒很大的影響。
缺血型腦中風是因為血管被塞住,導致血流不順,所以治療的重點在於疏通血管,恢復正常血流,目前的治療方式有2種:
- 注射血栓溶解劑:透過靜脈注射血栓溶解劑,溶解血栓,使血管暢通,讓大腦細胞重新獲得血液。臨床證明,接受血栓溶解劑的患者與未接受的患者相比,復原機會增加了33%。
-
動脈取栓治療:一種新的治療方式,不再侷限黃金3小時,使用機械方式進入血管,透過抽吸的方式將血栓取出
另外雖然出血型腦中風的患者較少,但一旦發生,死亡率卻相對較高,大部分都需要直接進行手術,將流入大腦內的血塊取出。
五、 中風後遺症
中風不僅會損傷腦部,還會有嚴重的後遺症,影響身體、認知和情緒健康,復原後的持續治療與支持尤為重要。以下是常見的中風後遺症:
-
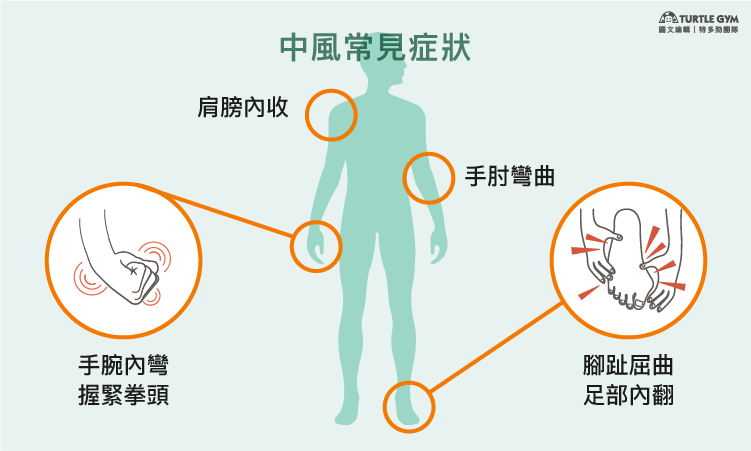
肢體痙攣與肌肉僵硬:
中風後,神經系統受損導致肌肉緊繃和關節活動受限。據統計約有40%的患者在6個月後受到肢體痙攣的困擾,例如:肩膀內收、手肘彎曲、手腕內彎、腳趾屈曲等症狀,對生活造成諸多不便。
-
認知障礙:
中風是失智症的風險因子,約30%的患者在中風一年內出現認知問題,影響專注力、學習力、表達和執行能力,增加失智症風險。 -
情緒低落與憂鬱症:
患者除了身體與認知障礙外,還需面臨家庭、社會及生活上的改變,研究顯示70%的患者中風後容易情緒低落,25%-30%在一年內被診斷為憂鬱症。若出現相關症狀,應及時尋求專業醫師協助。
六、 中風會好嗎?中風復健黃金期?醫院運動復健V.S.居家運動復健V.S.居家運動保養
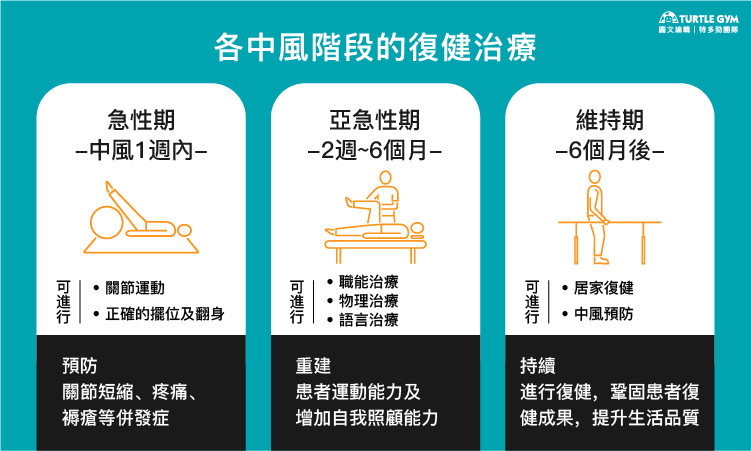
中風患者復健越早進行,恢復機率越大,當患者情況穩定後,可以依照患者的動作、認知受損程度,積極安排復健計畫, 依據中風不同的階段,復健治療的重點也有所不同。
-
急性期(中風1週內):患者在院治療中風時,可幫助病人做關節運動、正確的擺位及翻身,預防關節攣縮、疼痛、褥瘡等併發症,並依照醫師的建議盡早邁入復健階段,為後續的復原打下基礎。
-
亞急性期(2週-6個月):此階段為黃金復健期,目標在於重建患者運動能力及增加自我照顧能力,配合使用輔具彌補身體喪失的功能,醫師會視患者失能程度開立不同的復健處方,復建的種類有3種
(1)職能治療:重新學習日常生活技巧,加強自我照顧的能力,像是吃飯、穿衣服、上廁所等等,提升患者的獨立度。
(2)物理治療:幫助主要的身體損傷,像是部分麻痺、平衡感缺失,恢復活動能力,像是翻身、走路等等。在家可遵循治療師給予的居家運動計畫進行運動,可搭配輔助性設備,加強效果,提升復原能力。
(3)語言治療:部分中風者會有失語症、吞嚥困難、口齒不清的情況,透過此復健可以幫助患者恢復語言理解及表達能力,也訓練患者的吞嚥能力。 - 維持期(6個月後):病情進入穩定,大多數病人已出院,但應持續配合復建及中風預防,治療重點在於居家復健,鞏固患者的復健成果,提升生活品質。治療師也會提供輔具和居家改造建議,讓患者安全行動。
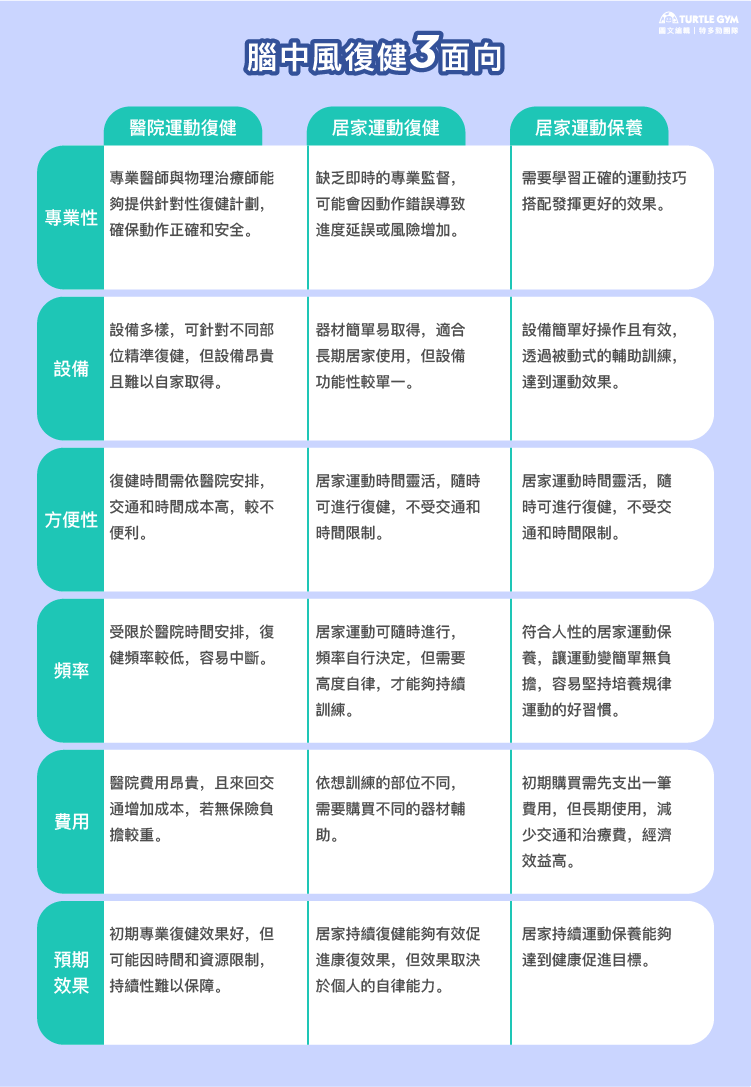
醫院運動復健v.s.居家運動復健v.s.居家運動保養
復健時,輔具與運動兩者是相輔相成,互相配合的,透過適當的輔具及制定合適的運動計畫,實現復健的最佳效果,為患者提供更好的生活品質。中風後的復健過程是漫長且分階段,不同復健方式在康復過程中扮演不同的角色。醫院運動復健提供專業指導和設備,適合復健初期及中期患者;而居家運動復健則強調持續性,是出院後保持康復進程的關鍵;最後,居家運動保養則是維持長期健康的重要方法,有助於提升生活品質並降低再次中風的風險。
七、 失能的分級&中風復健的居家六大運動
腦中風因腦部受損可能會導致肢體不協調、不易行走、吞嚥困難、認知障礙等症狀發生,最後容易演變成失能,而依據失能的嚴重程度分為0-5級。
等級0:沒有任何症狀。
等級1:有症狀但沒有明顯障礙並不影響日常生活及工作能力。
等級2:輕度障礙,會影響工作能力,但日常生活起居可以完全自理。
等級3:中度障礙,日常生活起居需要他人協助,但可以自行走動。
等級4:中重度障礙,日常生活起居和行走都需要他人協助。
等級5:重度障礙,臥床,大小便失禁,完全沒有生活自理能力,需要他人照護。
適當的運動可幫助中風患者復原,有助於增加肌肉力量、提高協調性和平衡感,此外還能改善心血管健康,降低二次中風的風險。不同的中風患者需要不同類型和程度的運動,確保安全性及有效性。當一個人的肌肉或關節無法活動自如,不論是暫時性或永久性,就很需要被動式運動的協助,適當的活動骨骼、關節、軟組織,有效避免肌肉與關節的攣縮。
不求於人的創新被動式運動選擇:

全身垂直律動是一種類似於跳繩的被動式運動,透過機器帶動人體上下律動,特別適合體能不好、行動能力受限、高齡者,能夠以輕鬆安全的方式,達到運動鍛鍊的效果。
全球運動醫學權威-陳俊忠教授在「運動比你想的還輕鬆」書中提到,透過律動刺激身體的「間葉幹細胞」,轉化成不同種類的細胞,像是肌肉、骨頭、軟骨等,不僅會讓肌肉更強壯,還能幫助身體修復和增強骨骼、關節的健康。此外律動還可以讓身體分泌促進預防血栓的荷爾蒙,協助溶解血栓,降低血管栓塞及梗塞,避免二次中風的風險。
特多勁按照失能等級給予合適的建議,並規劃初階、次階、進階運動計畫做為參考:
小叮嚀:患者運動前需經醫生評估身體狀況許可後才能進行,採漸進式律動進行訓練,量力而為,若身體不適,應立即停止,並謹遵醫囑休息、服藥或就醫治療。
初階律動運動訓練:適合腦中風失能等級4的患者。
-
初階坐姿 - 垂直律動運動
▲指導影片:▲動作要領:
- 身體放鬆坐於椅子或輪椅上,雙腳放置於機台上。
- 選擇個人感受最舒適的律動速度施作15分鐘。
- 雙腳可搭配踮腳尖10秒,組間休息約20秒,建議一次做10組。
-
初階臥姿 - 水平律動運動
「水平律動」是一項安全、低風險又簡單的方法,對於心血管疾病有極大的幫助,藉由設備輔助,產生從頭到腳,水平方向反覆來回的規律振動,非常適合健康狀況差、無法參與運動、高壓力者、年紀大的長輩。
▲指導影片:▲動作要領:
- 平躺於律動床上,可搭配舒壓頭枕與舒壓腿枕,全身放鬆。
- 選擇個人感受最舒適的律動速度施作30分鐘。
次階律動運動訓練:適合腦中風失能等級3以下的患者。
-
站姿 - 垂直律動運動
▲指導影片:▲動作要領:
- 雙腳與肩同寬站立於平臺上。
- 可雙手扶椅子(或櫃子)增加穩定度。
- 選擇個人感受最舒適的律動速度施作15分鐘。
進階律動運動訓練:適合腦中風失能等級2以下的患者。
-
站姿抬手伸展- 垂直律動運動
▲指導影片:▲動作要領:
- 雙腳與肩同寬站立於平臺上,雙手自然垂放大腿兩側,選擇個人感受最舒適的律動速度。以下動作循環訓練10次。
- 雙手張開平舉,進行擴胸伸展10秒。
- 雙手往上抬高,手指交扣反轉,手臂伸直盡量朝天花板延伸,過程中縮腹直背,伸展 10 秒。
- 一手向上延伸,另一手向下延伸,同步伸展約 10 秒,再換邊進行。
-
站姿頭頸部伸展- 垂直律動運動
▲指導影片:▲動作要領:
- 雙腳與肩同寬站立於平臺上,雙手自然垂放大腿兩側,選擇個人感受最舒適的律動速度。
- 頭部依序往上方、左上、右上、左邊、右邊、左側彎、右側彎、左下方及右下方,每個動作伸展約5秒。
- 回到起始動作,重複循環訓練。
-
屈膝站姿 - 垂直律動運動
▲指導影片:▲動作要領:
- 雙腳與肩同寬站立於平臺上,雙手叉腰或雙手扶椅子(或櫃子)增加穩定度。
- 選擇個人感受最舒適的律動頻率。
- 依自身能力將臀部後推,順勢向下蹲,動作停留10秒後回到初始動作。
- 每組10次,組間休息約20秒,建議一次3組。
手部律動運動訓練:
腦中風手部後遺症包含了手部關節僵硬、張力過高、協調功能不足與無力,不但會嚴重影響患者的日常生活,甚至難以自行進行手部運動。因此,我們需要有一個替代方法來緩解患者手部不適的症狀、增進手部和肢體活動,以增強獨立生活能力。
-
被動式手掌運動

▲動作要領:
- 以輕鬆的姿勢輕握握柄,雙手與握柄緊密貼合,被動刺激雙手,手部力量不足時,可使用彈性繃帶加以固定。
-
主動握力訓練

▲動作要領:
- 以輕鬆的姿勢緊握握柄,主動施力訓練雙手力量,提升握力,達到增加雙手肌力的效果。
▲指導影片:
八、 預防中風的簡單步驟—333原則
中風的威脅不僅局限於首次發作,統計顯示約30%的中風患者在首次中風後,二次中風的風險比一般人高9倍。更嚴重的是,二次中風的後遺症可能更加嚴重,甚至有25%的死亡風險。因此,不論是屬於高危險群的人,還是已經中風的患者,控制危險因子並及時採取預防措施,遠比事後的治療來得有效。
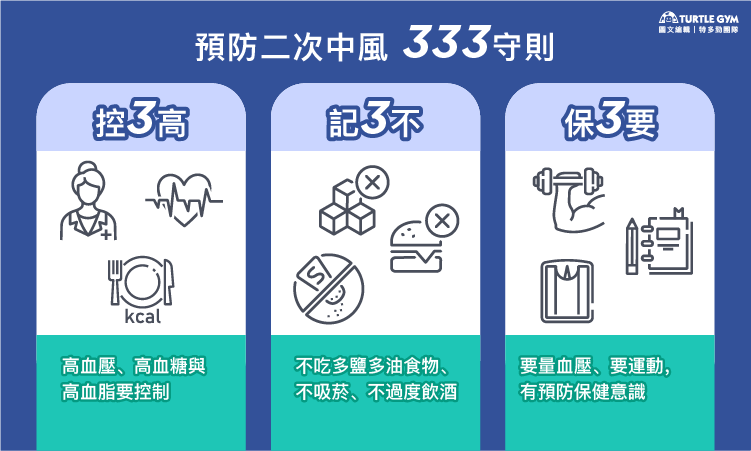
預防中風的簡單步驟-333原則:
- 控3「高」:如果有高血壓、高血糖或高血脂的問題,遵從醫囑按時服藥並定期回診,切勿自行調整藥物劑量或隨意停藥。。
- 記3「不」:避免攝入高鹽高油的食物,不抽菸、不喝酒。
- 保3「要」:要定期量血壓、保持規律運動,並定期健康檢查,做到早發現、早治療。
對於曾經中風的患者,預防策略需要更加嚴格。除了遵循333原則外,應該要知道自己中風的原因,針對具體原因進行預防措施,例如:如果中風是心房顫動所引起的,應在醫師指導下服用抗凝血劑,防止血栓再次形成。同時,許多患者在病情穩定後,可能會放鬆警惕,忽視定期回診或自行停藥,這都會大幅增加了二次中風的風險。
預防中風不僅僅是保護自己,更是減輕家人的壓力和負擔,持續維護健康,避免二次中風,為自己和家人創造更美好的未來。
九、 國際知名神經外科專家-高明見醫師【9題解答 | 這些症狀竟是腦中風前兆!哪些人是高危險群?如何預防二次中風?】
參考資料:
- 衛生福利部國民健康署(2017)。中風預防人人有責!90%的中風均與危險因子有關。
- 衛生福利部國民健康署(2019)。搶救腦中風 謹記「臨危不亂」。
- 衛生福利部國民健康署(2020)。2020世界中風日:每4人就有1人發生中風 ~國建署提醒『333守則』擺脫中風危險。
- 台北神經醫學中心(2021)。腦中風治療方式—甚麼是「動脈取栓」。
- 台北神經醫學中心(2021)。腦中風有幾種。
- 衛生福利部國民健康署(2018)。腦中風防治手冊
- 社團法人台灣腦中風學會(2022)。腦中風中長期照護衛教手冊
- 衛生福利部南投醫院(2020)。腦中風患者居家運動治療及注意事項
- 台灣復健醫學會(2019)。6觀念,中風復健不再難。
- 台灣醫界(2020)。腦中風預防篩檢的重要性:運用人工智慧(AI)技術篩檢中風高風險族群。
- 台中慈濟醫院(2022)。急性腦中風常見之症狀。

 登入
登入
